L’article en bref
Reconnaître rapidement les symptômes de la mycose vulvaire est essentiel pour apaiser les inconforts et éviter les récidives. Ce guide vous accompagne avec une attention toute particulière à vos sensations et votre bien-être.
- Signes révélateurs à ne pas ignorer : démangeaisons intenses, rougeurs et brûlures localisées
- Causes et facteurs déclenchants : déséquilibre du microbiote, hormones, hygiène agressive
- Options thérapeutiques adaptées : antifongiques locaux et oraux, soins complémentaires
- Prévention douce et efficace : hygiène respectueuse et choix de vêtements appropriés
Comprendre ces symptômes permet un accompagnement serein et la restauration d’un équilibre intime durable.
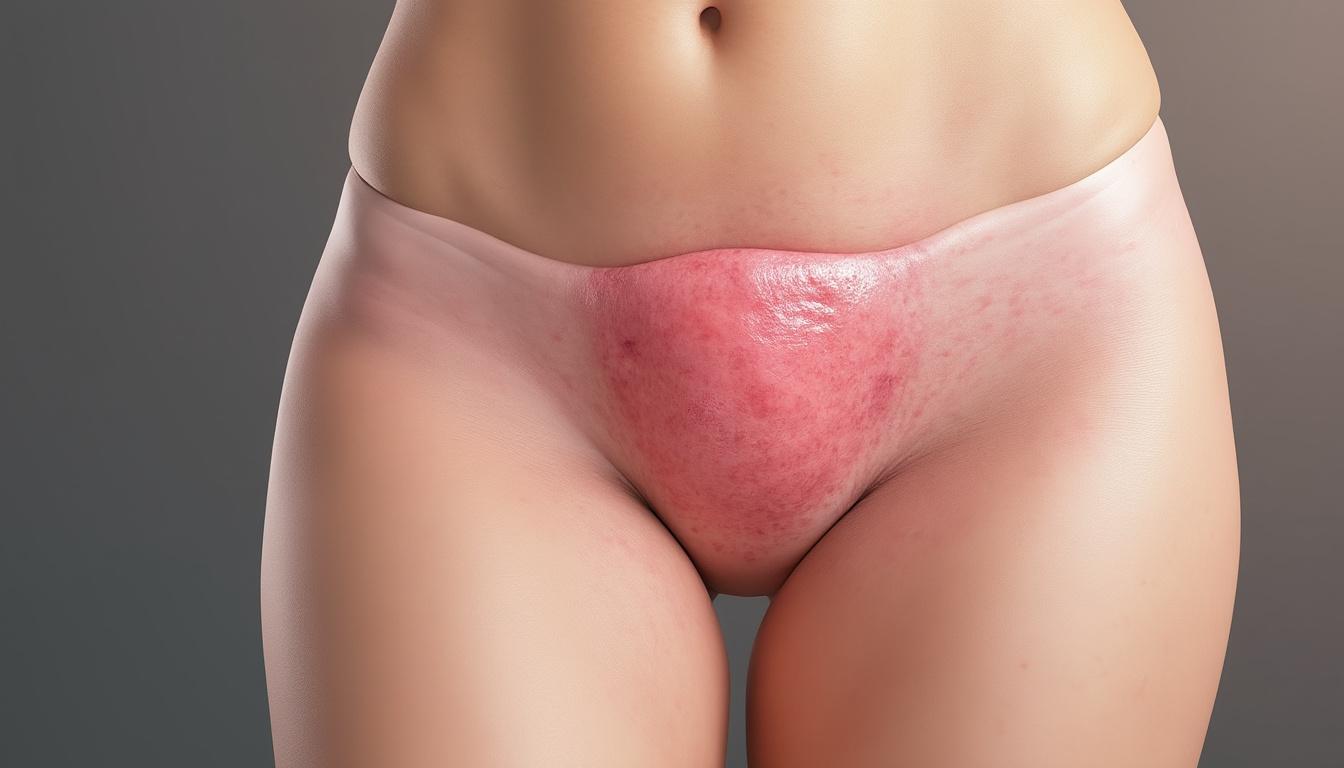
La mycose vulvaire, parfois aussi appelée candidose vulvo-vaginale, est une infection fréquente qui touche de nombreuses femmes au cours de leur vie. Cette affection, liée à une prolifération du champignon Candida présent naturellement dans le corps, provoque une série de symptômes souvent désagréables tels que des démangeaisons, des rougeurs et des brûlures. Comprendre ces signes tôt est crucial pour soulager les douleurs et éviter que l’irritation ne s’installe durablement. À l’image d’un jardin où un déséquilibre entre les espèces peut faire pousser les mauvaises herbes, un microbiote vaginal perturbé offre un terrain propice au développement de la mycose.
Les signes d’une mycose peuvent apparaître comme un voile embarrassant, mêlant écoulement blanchâtre épais et irritations localisées. Ces symptômes sont souvent accompagnés d’une sensibilité accrue et parfois d’un gonflement de la vulve qui peut devenir douloureuse, avec des petites fissures entretenues par le réflexe de grattage. La douleur lors des rapports sexuels ou la miction accentue cette gêne, rendant le quotidien inconfortable et impactant le bien-être émotionnel, car nos émotions et notre corps sont étroitement liés.
Reconnaître les symptômes clés de la mycose vulvaire
La mycose vulvaire se manifeste principalement par un prurit intense, qui s’installe souvent dès la nuit. Ce grattage répété peut transformer la vulve en une zone rouge, brillante, parfois gonflée avec des micro-lésions superficielles. L’écoulement est caractéristique : blanc, épais, à la texture de lait caillé, et généralement sans odeur forte, ce qui la distingue d’autres infections comme la vaginose bactérienne.
- Démangeaisons persistantes localisées sur la vulve et le vagin
- Rougeur et inflammation visibles des petites et grandes lèvres
- Brûlures et sensation de cuisson particulièrement au contact de l’urine
- Gonflement et fissures douloureuses accentuées par le grattage
- Écoulement blanc épais, parfois décrit comme « cottage cheese »
- Douleur lors des rapports sexuels ou de la miction
Différencier la mycose d’autres troubles gynécologiques
En observant les symptômes, il est important de distinguer une mycose vulvaire d’autres infections. Par exemple, la vaginose bactérienne s’accompagne souvent de pertes fluides grisâtres avec une odeur désagréable. En revanche, une mycose ne dégage généralement pas d’odeur forte, mais peut être responsable d’une forte irritation et d’une inflammation soutenue. Certains signes comme une fièvre, des douleurs pelviennes ou des pertes verdâtres suggèrent une autre pathologie et requièrent une consultation médicale urgente.
Ce qui favorise l’apparition de la mycose vulvaire
Le développement de cette infection est étroitement lié à un déséquilibre du microbiote vaginal. Les lactobacilles, qui maintiennent un pH acide protecteur, peuvent être perturbés par plusieurs facteurs, créant ainsi un terrain favorable aux levures du Candida.
| Facteur | Impact sur la flore vaginale |
|---|---|
| Prise récente d’antibiotiques | Réduction des lactobacilles et perturbation du pH vaginal |
| Variations hormonales (grossesse, contraceptifs, ménopause) | Modification de l’environnement vaginal pouvant favoriser Candida |
| Diabète mal contrôlé | Augmentation du glucose dans les sécrétions, facilitant la prolifération fongique |
| Hygiène intime excessive ou agressive | Altération de la barrière cutanée, irritation et déséquilibre du microbiote |
| Vêtements serrés, matières synthétiques | Maintien d’humidité et chaleur, favorisant la multiplication des levures |
| Stress et baisse de l’immunité | Diminution des défenses naturelles, facilitant l’infection |
Ces circonstances peuvent agir comme des déclencheurs, perturbant un équilibre délicat. Un peu comme un orage secouant un écosystème fragile, ces facteurs détériorent les conditions protectrices naturelles de la flore vaginale.
Les vidéos explicatives aident également à mieux visualiser et comprendre les manifestations physiques, ce qui rassure souvent les personnes concernées.
Traitements efficaces et conseils de soin
Face aux symptômes
Pour renforcer le confort, il est conseillé d’appliquer également une crème vulvaire calmante, d’éviter les vêtements serrés et de privilégier des sous-vêtements en coton. En cas de récidive ou d’instabilité, une consultation médicale demeure essentielle, afin d’identifier une éventuelle résistance du champignon et d’ajuster le traitement. Le traitement oral peut alors être envisagé sous contrôle professionnel.
- Antifongiques locaux : crèmes ou ovules à base d’éconazole, clotrimazole, miconazole
- Traitement oral : fluconazole en dose unique, sous surveillance médicale
- Soins complémentaires : bains de siège tièdes, vêtements amples en coton
- Éviter : douches vaginales, savons agressifs, produits parfumés
En parallèle, des gestes simples comme sécher la zone en tamponnant, arrêter les protège-slips parfumés et utiliser un lubrifiant hydratant lors des rapports sexuels peuvent contribuer à une cicatrisation efficace. Le respect du rythme propre à chaque corps est fondamental pour ne pas brusquer la zone sensible.
Ces conseils sont essentiels pour accompagner un bon rétablissement et limiter le risque de rechutes pénibles, en encourageant une attention respectueuse portée à soi-même.
Aider à prévenir les récidives pour préserver son bien-être intime
La prévention passe surtout par une hygiène intime douce et adaptée. Il s’agit d’éviter les agressions comme les gels douches parfumés ou les toilettes vaginales répétées qui bousculent l’écosystème fragile de la zone génitale. Privilégier l’eau tiède et un nettoyant doux au pH physiologique est l’équivalent pour votre intimité d’un sol fertile préservé, dans lequel les bonnes bactéries peuvent s’épanouir sereinement.
Le choix des vêtements joue également un rôle majeur : privilégier des matières naturelles et confortables, éviter de garder un maillot de bain ou des leggings humides sont des gestes simples pour réduire la chaleur et l’humidité, souvent à l’origine de l’inflammation.
- Porter des sous-vêtements amples, en coton et changer régulièrement
- Limiter les protège-slips quotidiens, surtout parfumés
- Adapter la toilette intime à l’eau tiède, sans savons agressifs
- Éviter les douches vaginales, privilégier les toilettes externes
- Surveiller les fluctuations hormonales et adapter la prise en charge
Enfin, en cas de mycoses fréquentes, un suivi médical permet d’élaborer un protocole de prévention adapté, ainsi qu’une sensibilisation aux facteurs déclencheurs possibles. Le lien entre bien-être psychique et état du corps est ici pleinement évident : prendre soin de soi dans sa globalité est toujours une clé pour apaiser le jardin intime.
Pour mieux comprendre tous les signes et les nuances entre les différentes infections, vous pouvez consulter des ressources détaillées comme cette analyse approfondie ou encore ce dossier dédié.
Quelles sont les différences principales entre une mycose et une vaginose ?
La mycose se manifeste par des démangeaisons, des pertes épaisses blanchâtres et des brûlures, tandis que la vaginose entraîne généralement des pertes malodorantes grisâtres ou verdâtres avec peu d’irritation.
Quand faut-il consulter un professionnel pour une mycose vulvaire ?
Il est recommandé de consulter en cas de gêne persistante au-delà de 72 heures de traitement local, lors de récidives fréquentes, ou si des symptômes inhabituels comme fièvre ou douleurs pelviennes apparaissent.
Comment limiter la sensation d’inconfort pendant un épisode de mycose ?
Pour soulager les démangeaisons et brûlures, privilégiez des sous-vêtements en coton, évitez les produits parfumés, appliquez des compresses tièdes et respectez scrupuleusement le traitement antifongique.
La mycose vulvaire est-elle contagieuse ?
La mycose n’est pas classée comme une infection sexuellement transmissible, mais un contact intime peut favoriser son développement. Généralement, elle touche davantage la femme et la transmission est rare.
Quels gestes d’hygiène sont recommandés pour prévenir les récidives ?
Une hygiène intime douce, lavages externes au savon doux pH neutre, éviter douches vaginales, porter des vêtements amples en fibres naturelles et changer rapidement les vêtements mouillés.